Цервицитом называется воспаление шеечной части матки. Заболевание выявляется у значительного числа пациенток, обратившихся за консультацией к гинекологу. Патология поражает женщин преимущественно детородного возраста.
Цервицит не опасен для жизни, однако, его несвоевременное лечение может привести к неприятным осложнениям. Установлено, что цервицит обычно протекает вместе с другими заболеваниями половой сферы, например, кольпитом. Если эти патологии не лечить, они могут вызвать псевдоэрозию.
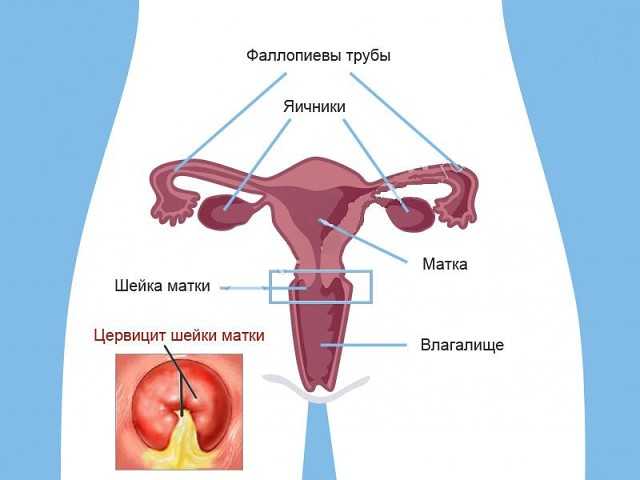
Шейка матки представляет собой трубку в форме цилиндра, имеющую длину около четырёх сантиметров и ширину до двух с половиной сантиметров. Во время гинекологического осмотра врачу видна лишь её небольшая часть, которая называется влагалищной. В норме шейка матки имеет розовый оттенок. Внутри неё проходит цервикальный канал, соединяющий тело матки и влагалище. Шеечный канал содержит железы, функцией которых является выработка слизи, защищающей полость матки от вредоносной микрофлоры из влагалища. Защита обеспечивается также узостью канала и наличием слизистой пробки, которая разжижается только во время овуляции.
Под влиянием неблагоприятных факторов защитное равновесие может нарушаться, что приводит к проникновению инфекции и последующему воспалению. Начавшийся воспалительный процесс, который называется цервицитом, необходимо обязательно лечить.
При воспалении влагалищного участка шейки матки, врачи диагностируют экзоцервицит. Если воспалительный процесс развился в цервикальном канале, говорят об эндоцервиците.
Содержание
Разновидности
Лечение при цервиците непосредственно зависит от его разновидностей. В современной гинекологии принято подразделять цервицит на:
- острый,
- хронический.
Цервицит также имеет разную степень распространённости. В связи с этим воспалительный процесс в шейке матки обозначают как:
- очаговый,
- диффузный.
Чтобы лечить цервицит эффективно, необходимо выявить его этиологию. В зависимости от характерной микрофлоры, цервицит может быть:
- специфическим,
- неспецифическим.
Не зависимо от того к какому виду относится цервицит, заболевание требует обязательного лечения. Без соответствующего лечения, заболевание переходит в хроническую стадию.

Причины развития
Цервицит всегда возникает в результате активности патогенных микроорганизмов. Если воспаление вызвали условно-патогенные микроорганизмы, говорят о развитии неспецифического цервицита.
Неспецифический цервицит могут вызвать следующие микроорганизмы:
- грибы Кандида,
- стрептококк,
- кишечная палочка,
- стафилококк.
Неспецифическая микрофлора попадает в шейку матки из прямой кишки или через кровь.
Специфические микроорганизмы проникают в шеечную часть матки половым путём и вызывают воспалительный процесс. Среди специфической микрофлоры можно выделить:
- возбудителя сифилиса и хламидиоза,
- микоплазмы,
- уреаплазмы.

Возникновение цервицита нередко обуславливают различные неблагоприятные факторы:
- сопутствующие общие и гинекологические патологии воспалительного и инфекционного характера,

- процессы опущения, наблюдаемые в половых органах,
- ослабление иммунитета,
- большое количество сексуальных партнёров,
- неразборчивые половые связи,
- дисбаланс в эндокринной системе,
- нарушение функций яичников,
- травмы шейки матки хирургическими вмешательствами и родами,
- неустойчивый гормональный фон из-за менопаузы,
- чрезмерное увлечение средствами местной контрацепции,
- нарушение микрофлоры влагалища.
Цервицит всегда возникает на фоне ослабленного иммунитета. Этот фактор необходимо учитывать при назначении лечения.
Клиническая картина
Симптоматика зависит от течения болезни, которая может быть как острой, так и хронической. Существенное значение имеет также конкретный возбудитель цервицита. Например, гонококки вызывают выраженность симптомов, в то время как хламидии обычно не сопровождаются интенсивными проявлениями.
Воспалительный процесс проходит два этапа:
Тест: Насколько крепкое у вас здоровье?

- поражение цервикального канала,
- инфицирование влагалищной части.
Острая фаза имеет ярко выраженную симптоматику:
- обильные бели, имеющие слизистую консистенцию,
- дискомфорт, проявляющийся зудом, покалыванием, жжением,
- болезненное мочеиспускание и половой контакт,
- боли внизу живота ноющего характера.
 Признаки острой фазы цервицита могут сопровождаться проявлениями сопутствующих патологий. Например, при аднексите может наблюдаться повышение температуры. ВПЧ вызывает формирование папиллом и кондилом на шеечном эпителии.
Признаки острой фазы цервицита могут сопровождаться проявлениями сопутствующих патологий. Например, при аднексите может наблюдаться повышение температуры. ВПЧ вызывает формирование папиллом и кондилом на шеечном эпителии.
Симптомы цервицита усиливаются в начале цикла, что вынуждает женщину обратиться к врачу и начать лечение.
Если цервицит не лечить, со временем патология переходит в хроническую стадию. Это значит, что проявления болезни становятся невыраженными. Симптоматика хронической формы цервицита включает:
- слизистые выделения мутного оттенка,
- развитие псевдоэрозии,
- незначительное покраснение и отёк слизистой ткани,
- уплотнение шейки матки,
- образование наботовых кист.
Цервицит во время беременности развивается достаточно редко. Связано это с тем, что беременные женщины своевременно обследуются и лечатся.
На малых сроках присоединение инфекции и воспалительный процесс шейки матки может вызывать ряд осложнений, таких как выкидыш и пороки развития эмбриона. На поздних сроках отсутствие лечения приводит к преждевременным родам и задержке внутриутробного развития плода. При прохождении через родовые пути ребёнок может заразиться от матери специфической инфекцией.
Если цервицит не лечить, могут возникнуть следующие осложнения:
- переход заболевания в хроническую форму,
- развитие аднексита и бартолинита,
- образование спаек,
- бесплодие,
- переход в злокачественную опухоль.
Методы диагностики
Большинство случаев цервицита протекает скрыто. Выявление заболевания обычно происходит во время планового осмотра или при обращении женщины к врачу по другому поводу.
Диагностика при цервиците включает несколько методов.
- Осмотр на кресле. С помощью вагинального зеркала врач визуализирует изменённую шейку, которая отличается отёчностью и гиперемией. Важным признаком является наличие патологических выделений или участков кровоизлияния.
- Кольпоскопия. Это исследование позволяет диагностировать изменения структуры ткани шейки матки, фоновые и предраковые патологии. При онкологической настороженности используется расширенный вариант кольпоскопии.

- Общий мазок. Это самый простой и доступный способ выявить условно-патогенную флору и наличие воспалительного процесса.
- ПЦР-диагностика. Мазок выявляет различных возбудителей специфической разновидности.
- Мазок на онкоцитологию. Исследование проводится в обязательном порядке с целью исключения атипичных и раковых клеток на эпителии шейки матки.
- Бакпосев из влагалища. Метод позволяет определить возбудителей цервицита.
- Анализы крови. Как правило, женщине рекомендуется выполнить анализ на сифилис, ЦМВ и ВИЧ.
- Биопсия. Исследование назначается при хроническом воспалении шейки матки.

- УЗИ органов малого таза с помощью вагинального датчика. Это дополнительный метод диагностики для выявления изменений шеечной части матки со стороны её структуры.
- Исследование мочи. Анализ необходим при наличии сопутствующего цистита.
Объём методов диагностики определяет гинеколог исходя из жалоб пациентки и особенностей клинической картины.
Лечение
Лечение цервицита подразумевает комплексный подход. Прежде чем лечить заболевание, необходимо найти его причину и выявить возбудителя.
 Лечение цервицита включает несколько этапов.
Лечение цервицита включает несколько этапов.
- Противовоспалительные, противомикробные и противовирусные препараты. Лечить этими лекарствами необходимо в соответствии с данными диагностики. При уреаплазмозе и хламидиозе назначаются антибактериальные средства. Если была выявлена грибковая разновидность поражения, пациентке рекомендуют приём таблеток, свечей и мазей, обладающих противогрибковым эффектом. Вирусная инфекция, например, герпес, лечится противовирусными средствами.
- Антисептические средства. Такая медикаментозная группа применяется, чтобы лечить неприятные проявления болезни местно при помощи спринцеваний и орошений влагалища.
- Иммуностимуляторы и иммуномодуляторы. Лечение цервицита включает приём лекарств, повышающих иммунитет.
- Препараты, оказывающие восстанавливающее действие на микрофлору влагалища. Применение этих средств рекомендовано после основного объёма консервативной терапии.
- Физиотерапия. Лечение оказывает благотворное влияние на репродуктивную сферу и способствует излечению. Физиотерапевтические процедуры подразумевают использование УВЧ, электрофореза, лазеротерапии, грязелечения.
Хроническая форма цервицита нередко требует хирургического подхода в лечении. Хирургическое лечение может назначаться при псевдоэрозии и эктропионе.
Лечить цервицит можно при помощи нескольких хирургических тактик.
- Криодеструкция. Метод основан на лечении жидким азотом.
- Лазеротерапия. Вмешательство подразумевает использование сфокусированного лазерного луча.
- Диатермокоагуляция. Лечить таким способом можно, используя электрический ток.
- Радиоволновое лечение. Это современный метод, который лечит патологии аппаратом Сургитрон.

Хирургическое лечение проводится после медикаментозной терапии. Вмешательство осуществляется в составе комплексного лечения. В некоторых случаях после манипуляций оправдано применение свечей с противовоспалительным, иммуностимулирующим и заживляющим эффектом.
При таком заболевании, как цервицит, лечение подбирается индивидуально в зависимости от формы патологии и наличия сопутствующих болезней. Чтобы избежать рецидивов заболевания, необходимо соблюдать меры профилактики:
- посещать гинеколога и проходить обследование не реже одного раза в шесть месяцев,
- при наличии фоновых и предраковых патологий выполнять кольпоскопию и биопсию ежегодно,
- избегать абортов и других хирургических вмешательств,
- использовать барьерные методы предохранения от нежелательной беременности, например, презерватив,
- стремиться к моногамии в интимной жизни,
- повышать иммунитет,
- заниматься физкультурой и полноценно питаться,
- своевременно лечить половые инфекции и воспалительные процессы.
После проведённого хирургического лечения необходимо соблюдать охранительный режим. В первый месяц рекомендовано воздержаться от интимных отношений, а также избегать подъёма тяжестей. При наличии кровянистых выделений следует использовать гигиенические прокладки вместо тампонов. Ванну принимать крайне нежелательно в целях предупреждения возможного инфицирования. Во время принятия водных процедур желательно использовать душ.
Через месяц после медикаментозного и хирургического лечения женщина посещает врача и проходит обследование. В случае полного выздоровления пациентке рекомендованы систематические осмотры каждое полугодие.